Mpox: o que é, sintomas, transmissão e quando procurar atendimento
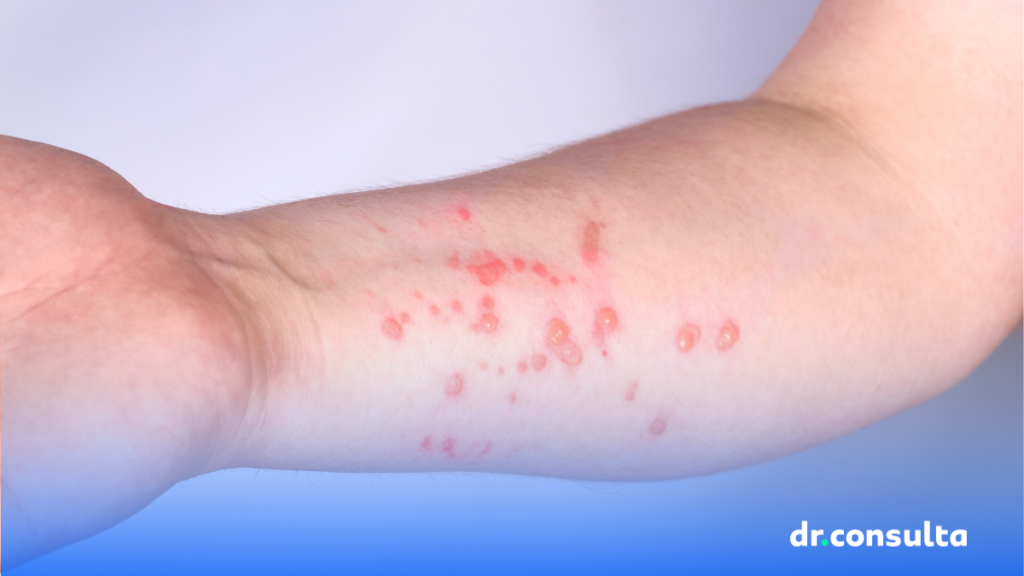
Mpox é uma doença infecciosa causada pelo vírus monkeypox, da mesma família da varíola.
Ela ganhou atenção mundial em 2022, quando deixou de ser restrita a alguns países africanos e passou a ter transmissão em diversos continentes.
O nome mudou de “varíola dos macacos” para mpox por recomendação da Organização Mundial da Saúde, para evitar estigmas e associações inadequadas.
De onde surgiu?
O vírus foi identificado pela primeira vez em 1958, em estudos laboratoriais com macacos. O primeiro caso humano foi registrado em 1970, na República Democrática do Congo.
Historicamente, a doença era mais frequente em países da África Central e Ocidental. Em 2022, houve um surto global causado por uma variante do vírus, ampliando a atenção internacional sobre o tema.
Como a Mpox é transmitida?
A transmissão ocorre principalmente por:
- Contato direto com lesões de pele
- Contato com secreções respiratórias em proximidade prolongada
- Contato íntimo pele a pele
- Compartilhamento de objetos contaminados (roupas, toalhas, roupas de cama)
É importante reforçar: qualquer pessoa pode contrair Mpox se houver exposição ao vírus.
Quais são os sintomas?
Os sintomas costumam aparecer entre 5 e 21 dias após a exposição.
Os sinais mais comuns incluem:
- Febre
- Dor de cabeça
- Cansaço
- Dores musculares
- Ínguas (linfonodos aumentados)
- Lesões na pele (que podem começar como manchas, evoluir para bolhas e formar crostas)
As lesões podem surgir no rosto, tronco, mãos, pés, região genital ou outras áreas do corpo.
Na maioria dos casos recentes, os quadros têm sido leves a moderados e evoluem com recuperação completa.
Quando procurar atendimento?
Procure avaliação médica se você apresentar:
- Lesões suspeitas na pele associadas a febre
- Contato recente com caso confirmado
- Sintomas após exposição a pessoa com diagnóstico de Mpox
O diagnóstico é feito por avaliação clínica e confirmação laboratorial quando necessário.
Existe tratamento?
Não há um tratamento específico para todos os casos, mas a maioria das pessoas melhora com cuidados de suporte, como:
- Controle da dor
- Hidratação adequada
- Monitoramento clínico
Casos mais graves podem exigir acompanhamento hospitalar.
Existe vacina?
Alguns países utilizam vacinas originalmente desenvolvidas contra a varíola para proteção contra Mpox em grupos específicos.
No Brasil, a vacinação segue critérios definidos pelas autoridades de saúde e é direcionada a públicos prioritários quando indicado.
Mpox é uma doença grave?
A gravidade pode variar de acordo com o tipo de vírus e as condições de saúde da pessoa infectada.
Atualmente, muitos casos apresentam evolução benigna, especialmente com diagnóstico precoce e acompanhamento adequado.
Pessoas com imunossupressão, gestantes e crianças pequenas podem necessitar de atenção especial.
Como se prevenir?
As principais medidas de prevenção incluem:
- Evitar contato direto com lesões suspeitas
- Não compartilhar objetos pessoais
- Higienizar as mãos com frequência
- Buscar orientação médica ao notar sintomas
Fontes:
-
Apresentação Clínica da Mpox, Abordagens Diagnósticas e Estratégias de Tratamento: Uma Revisão.
The Journal of the American Medical Association. 2024. Titanji BK, Hazra A, Zucker J. -
Diretrizes para a Prevenção e o Tratamento de Infecções Oportunistas em Adultos e Adolescentes com HIV.
Infectious Diseases Society of America; Office of AIDS Research Advisory Council. 2025. Benson C, Brooks J, Dhanireddy S, et al. -
Mpox: O Ressurgimento de uma Doença Antiga e as Desigualdades.
Annual Review of Medicine. 2024. Thornhill JP, Gandhi M, Orkin C. -
Mpox: Revisão Rápida de Evidências.
American Family Physician. 2023. Saguil A, Krebs L, Choe U.










Excelente publicação. ????
Informações úteis e completas para cuidado e prevenção no dia a dia.