O que você precisa saber sobre a pericardite
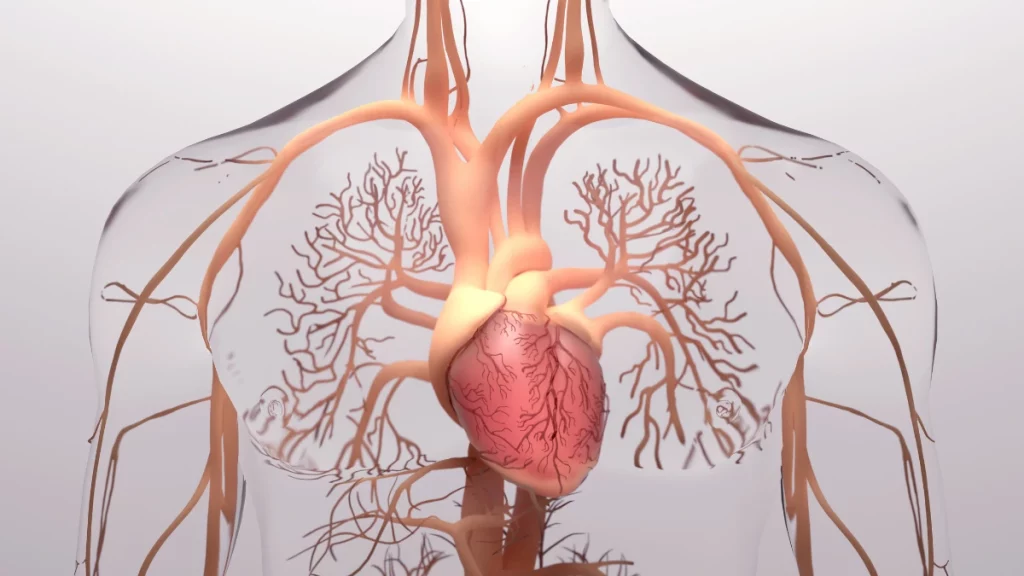
A pericardite é uma inflamação que afeta o pericárdio, a membrana fina que envolve o coração. Essa espécie de película protege o órgão e facilita seus movimentos durante os batimentos, funcionando como um envelope lubrificado.
As causas da pericardite podem ser variadas, como infecções virais, traumas, aspectos autoimunes ou até após procedimentos cirúrgicos.
Embora muitas vezes seja leve e resolva espontaneamente, o quadro exige atenção médica para evitar complicações mais sérias.
Mais detalhes sobre a pericardite
O pericárdio é composto por duas camadas: a visceral (mais próxima do coração) e a parietal (mais externa).
Essas camadas formam um espaço preenchido por uma pequena quantidade de líquido, cuja função é permitir que o órgão se movimente com fluidez, sem gerar atrito com os tecidos ao redor.
Além de facilitar os movimentos cardíacos, o pericárdio atua como uma barreira física, protegendo toda a estrutura cardíaca contra microrganismos e pancadas.
Mas quando há um quadro inflamatório ou acúmulo excessivo de fluído nesse espaço, há uma compressão, resultando em dor e alteração na atividade do órgão.
Tal disfunção é classificável como aguda, subaguda ou crônica, dependendo da duração e da intensidade do quadro.
A forma mais comum é a aguda, que tem início súbito (de uma hora para outra) e sintomas bem perceptíveis.
Tipos de pericardite
A manifestação aguda tem início repentino e é, em grande parte dos casos, de origem idiopática (sem causa identificável), embora se presuma que muitas sejam virais. Outras causas incluem:
- infecções bacterianas, fúngicas ou parasitárias;
- alterações autoimunes, como o lúpus eritematoso sistêmico ou a artrite reumatoide, uma condição inflamatória crônica que atinge as articulações, como aponta a Sociedade Brasileira de Reumatologia;
- pancadas no tórax;
- sequelas do infarto agudo do miocárdio (chamada ainda de síndrome de Dressler);
- uso de determinados medicamentos, sobretudo sem a devida prescrição;
- intervenções contra um câncer, como radioterapia no peito.
Já a manifestação subaguda apresenta sintomas menos intensos e com evolução mais lenta, durante até algumas semanas. Em geral, não há febre alta nem dor torácica tão intensa, o que dificulta o diagnóstico apropriado.
Um episódio crônico, por fim, se estende por mais de três meses e frequentemente resulta em espessamento e calcificação do pericárdio, o que compromete a elasticidade da estrutura e interfere no trabalho cardíaco. Ambas exigem avaliação cuidadosa para definição do tratamento.
A diferença entre pericardite, endocardite e miocardite
Esses três termos compreendem inflamações que afetam diferentes áreas, o que justifica a semelhança nos nomes, fazendo com que todos terminem com “ite”:
- a pericardite, como já mencionado, é a inflamação do pericárdio, membrana externa que reveste e protege o coração;
- a miocardite, por sua vez, afeta o miocárdio, músculo responsável pelas contrações a cada batida;
- já a endocardite atinge o endocárdio, camada interna que reveste as válvulas e cavidades cardíacas.
Enquanto a pericardite geralmente tem origem viral ou autoimune, a endocardite geralmente é causada por infecção bacteriana. A miocardite, por sua vez, também pode ser provocada por vírus, toxinas ou disfunções no sistema imune, entre outros fatores.

Quais são os principais sintomas da pericardite
Os sinais variam conforme a intensidade e a causa do quadro, então é natural que cada indivíduo sinta incômodos específicos. De todo modo, o que mais chama atenção é:
- dor no peito, geralmente intensa e que piora quando se deita;
- febre baixa ou moderada;
- sensação de fraqueza e mal-estar geral;
- palpitações, que dão a sensação de batimentos cardíacos acelerados ou irregulares;
- falta de ar;
- tosse seca, o que não acontece sempre.
A dor torácica é o sintoma mais característico. Ela se diferencia de outras deficiências cardiovasculares porque tende a melhorar quando a pessoa se senta e se inclina para frente.
Caso esses sinais sejam percebidos, é importante buscar atendimento médico o quanto antes. A identificação precoce permite iniciar o tratamento adequado. O apoio de um cardiologista é a melhor opção nessas circunstâncias.
De que forma o diagnóstico costuma ser feito
Para confirmar a pericardite, o especialista considera a avaliação clínica e exames complementares para a obtenção das informações necessárias. Os recursos mais relevantes incluem:
- eletrocardiograma, que mostra modificações do ritmo cardíaco ;
- ecocardiograma, que permite observar em detalhes, entre outros pontos, a presença do acúmulo de líquido na região afetada;
- testes de sangue, para identificar sinais biológicos do aumento de inflamação e infecção;
- radiografia de tórax, que ajuda avaliar o tamanho do coração;
- ressonância magnética ou tomografia, indicadas em situações mais complexas para dimensionar melhor o progresso da condição.
A análise cuidadosa é fundamental para excluir infarto do miocárdio, embolia pulmonar ou outras causas de dor torácica.
O Cartão dr.consulta pode ajudar nesse processo, oferecendo acesso a procedimentos variados e especialidades médicas que possibilitam o cuidado com a saúde cardiovascular, sempre com comodidade e preços diferenciados.
Junto a tudo isso, há ainda o suporte com um time multidisciplinar para tirar dúvidas sobre o cuidado integral da saúde, incluindo nisso a realização de consultas de enfermagem on-line.

Alternativas no acompanhamento da alteração no pericárdio
O tratamento depende da causa identificada, da gravidade e da presença de complicações. Em geral, as condutas incluem:
- remédios dedicados a ajudar a reduzir o estado inflamatório e impedir que ele retorne;
- administração de corticoides em episódios associados a desequilíbrios autoimunes;
- prescrição de antibióticos ou antifúngicos, quando há proliferação de microrganismos confirmada;
- punção pericárdica, procedimento que utiliza um cateter orientado por recursos de imagem para drenar o excesso de líquido acumulado no pericárdio.
A maioria dos casos de pericardite aguda evolui bem com a abordagem ambulatorial (ou seja, a pessoa pode se tratar em casa).
Entretanto, quadros persistentes ou que se repetem com frequência exigem investigação mais aprofundada e eventualmente demandam terapia imunossupressora, prescrita por um reumatologista.
As consequências mais comuns de um possível agravamento são o tamponamento cardíaco, caracterizado pelo acúmulo excessivo de fluido que comprime o coração, e a pericardite constritiva, em que o pericárdio se torna espesso e rígido, dificultando a expansão do órgão durante o enchimento a cada pulsação.
Essas situações comprometem seriamente a função cardíaca e requerem intervenções mais abrangentes, incluindo cirurgia em cenários mais graves.
Mesmo após a melhora dos sintomas, o monitoramento regular com cardiologista é fundamental. Isso porque a inflamação eventualmente retorna ou evolui para formas mais graves.
Entre recomendações de prevenção de uma pericardite, estão o controle de infecções desencadeadas por vírus, a gestão de condições autoimunes e o uso responsável de fármacos. Também é essencial manter hábitos saudáveis e realizar checagens regulares, principalmente em pessoas com histórico de alterações cardíacas.
Fontes:










Obrigado pelas informações, foi muito útil pra mim.
[…] caso da pericardite, caracterizada pela inflamação do pericárdio (membrana que envolve o órgão), esse desconforto […]
[…] ou infecções (na membrana ao redor, a pericardite) ou no próprio músculo cardíaco (a […]