As principais diferenças do diabetes mellitus tipo 1
De acordo com o Ministério da Saúde, menos de 10% de todos os casos de diabetes entre os brasileiros dizem respeito ao chamado diabetes mellitus tipo 1.
Além de menos comum, ele costuma atingir um público mais específico, diferentemente do tipo 2. Ou seja, crianças, adolescentes e jovens adultos são os mais afetados.
Assim, embora o ponto central seja idêntico (a maneira como o corpo lida com o açúcar da alimentação), esse diagnóstico exige ainda mais atenção.
As características do diabetes mellitus tipo 1
O organismo humano depende do pâncreas para produzir a insulina. Esse hormônio permite que açúcares e carboidratos provenientes dos alimentos que caem na corrente sanguínea se transformem em fonte de energia pelas células.
Na maioria das pessoas, esse processo segue naturalmente por toda a vida, sem contratempo. Contudo, numa fatia menor da população as células pancreáticas deixam de cumprir seu papel.
Com isso, a produção da substância é interrompida ou cai a um índice tão baixo que é como se não existisse. As causas por trás disso nem sempre são comprovadas cientificamente, mas normalmente envolvem um mecanismo autoimune, em que os sistemas de defesa atacam as estruturas da glândula e prejudicam seu funcionamento.
Quando tal aspecto é identificado (pela presença de determinados anticorpos) o diabetes tipo 1 recebe a classificação de imunomediado.
Em um percentual menor de casos, não há meios de distinguir a razão por trás do comprometimento. Assim, especialistas o classificam como idiopático.
Entre os fatores que elevam o risco de que isso aconteça estão: componentes hereditários (pais com diabetes tipo 1 têm mais chance de terem filhos com a condição) e infecções prévias.
Sintomas
O diabetes mellitus tipo 1 pode atingir todas as idades. Contudo, crianças, adolescentes e jovens adultos são os públicos mais acometidos, como dito anteriormente.
Essas pessoas também encaram um conjunto de mudanças que, em seu início, são silenciosas e evoluem em etapas:
- fase 1, há eventualmente certos anticorpos no sangue, mas sem alterações na glicemia ou qualquer outro sinal;
- fase 2, surgem desbalanços glicêmicos, mas as manifestações sintomáticas ainda não são evidentes;
- fase 3, onde a condição deixa de ser assintomática.
Isso quer dizer que o desequilíbrio no nível glicêmico gera sinais de algo não vai bem. Entre alguns deles estão:
- sede constante;
- vontade de urinar diversas vezes ao dia;
- perda de peso mesmo com a alimentação normal;
- fraqueza;
- fadiga;
- oscilações de humor;
- náuseas e vômitos.
Diante de uma suspeita do gênero, não é preciso esperar que as modificações se agravem para procurar ajuda especializada. Isso evita emergências e permite o início do tratamento adequado de maneira mais ágil.
Facilitando o acesso à assistência nesse e em outros cenários, o Cartão dr.consulta é ideal para quem busca consultas com médicos especialistas e realização de exames com preços diferenciados.
Junto disso, o programa Viva Bem, disponibiliza uma equipe multidisciplinar qualificada para tirar dúvidas e fornecer orientações específicas sempre que necessário.

Diagnóstico
Em um primeiro momento, um clínico geral ou um pediatra (no caso de crianças) estão aptos a fornecer as orientações iniciais. No entanto, o especialista no diabetes mellitus tipo 1 é o endocrinologista.
A Sociedade Brasileira de Diabetes reforça em suas diretrizes que apenas um exame não é suficiente para determinar com clareza o cenário. Assim, são levadas em conta avaliações que consideram:
- a glicemia de jejum acima de 126 mg/dL;
- a hemoglobina glicada (HbAc1c) maior ou igual a 6,5%;
- a curva glicêmica (com ingestão de 75g de glicose) de segunda hora com glicemia maior ou igual a 200 mg/dL.
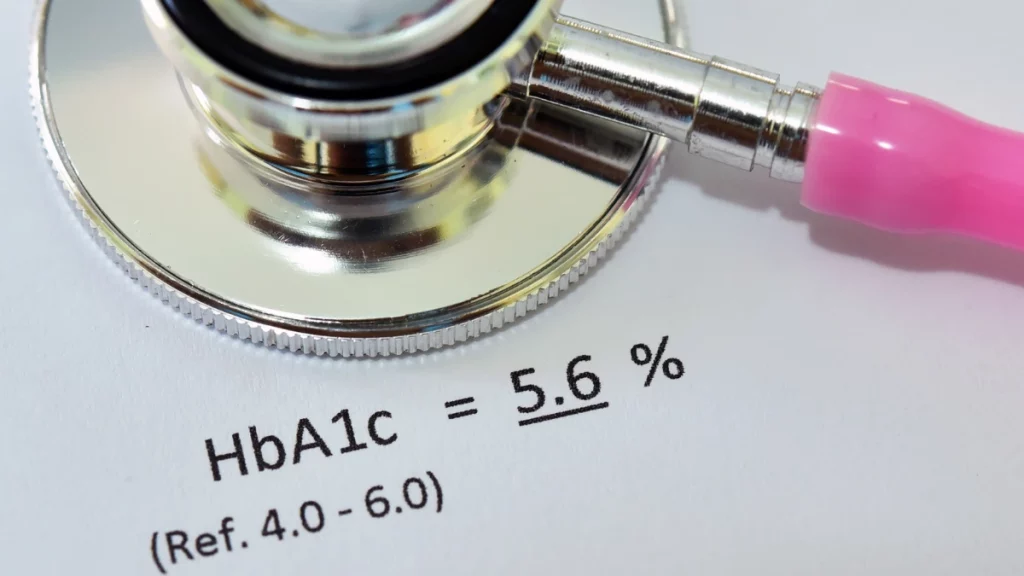
Perante crises de hiperglicemia, a glicemia ao acaso acima 200 mg/dL também indica uma eventual confirmação, sobretudo perante os indícios do quadro.
Junto dos números são avaliados o histórico da pessoa e exploradas outras possíveis explicações para o desajuste notado.
Se houver a pertinência (diferenciar tipo 1 do 2 ou identificar uma alteração autoimune) o médico pode ainda demandar um teste de anticorpos. Eles identificam se há esses compostos no fluido sanguíneo. O mais conhecido desses exames é o anti-GAD.
A abordagem adequada no acompanhamento do diabetes mellitus tipo 1
Igualmente ao que se passa no tipo 2, não existe cura definitiva. Ele pode ser devidamente manejado, mas será indispensável manter tal suporte por toda a vida.
A partir do momento em que a base do diabetes mellitus tipo 1 é deficiência da produção de insulina, frequentemente a estratégia de controle passa pela aplicação de versões sintéticas do hormônio.
Isso é feito com injeções ou bombas insulínicas. Além disso, há versões com diferentes prazos de ação (lento, rápido, ultrarrápido etc.), indicados para administração em vários momentos do dia.
No início é complicado lidar com todas essas diferenças na rotina, então a ajuda profissional é essencial para obter as informações básicas de como, quando e onde aplicar as doses. Além disso, são dadas recomendações sobre armazenamento e transporte do material. Outras medidas essenciais são:
- a prática regular de exercícios físicos;
- uma dieta equilibrada, com menos carboidratos e distribuída em vários intervalos ao longo dia para evitar períodos extensos de jejum;
- ajustes de outros indicadores de saúde, como colesterol e pressão alta;
- deixar de fumar e reduzir o consumo de álcool;
- manutenção da supervisão médica, repetindo os exames necessários conforme recomendados;
- monitoramento contínuo da glicemia, inclusive com o auxílio de aparelhos utilizados em ambiente domiciliar.
Os números obtidos no glicosímetro (o instrumento em que se coloca uma gotinha de sangue em uma fita de papel) têm duas funções básicas: ajustar a dose de insulina injetável e controlar a ingestão alimentar, a partir do reflexo de cada alimento sobre o sobe e desce do açúcar. Inclusive, na hora de ajudar nas refeições, o apoio de um nutricionista faz toda a diferença.
É possível prevenir essa alteração?
Em geral não. Quase nada impede que o diabetes mellitus tipo 1 apareça ao longo de todas as faixas etárias.
Isso é substancialmente distinto do diabetes tipo 2, em que uma série de mudanças no estilo de vida reduz o risco de tal disfunção. Além disso, essa alternativa frequentemente passa antes pelo estágio do pré-diabetes, que é reversível.
Os riscos de complicações
Acima de tudo, com os devidos ajustes na rotina, diabéticos vivem uma vida relativamente normal e tranquila.
Por outro lado, sem o devido manejo, as disfunções mais sérias decorrentes da evolução do quadro aparecem. De modo geral, elas são similares ao do tipo 2 e incluem:
- prejuízos cardiovasculares, via infartos e acidentes vasculares;
- retinopatia, que danifica a retina e pode provocar cegueira;
- comprometimento renal;
- neuropatia diabética, onde surgem danos a estrutura dos nervos e pernas e braços;
- dificuldade de cicatrização, podendo levar à amputação de membros;
- aumento de infecções em várias partes do corpo.
Complicações específicas
Adicionalmente, dois contratempos atingem com mais frequência os portadores do tipo 1 e merecem um cuidado maior.
A primeira delas é a hipoglicemia (uma baixa quantidade de açúcar). Ao mesmo tempo, em que a elevação da glicose é perigosa, quando ela abaixa demais também há consequências.
Em geral, isso acontece por conta de longos intervalos de jejum, excesso de esforço físico ou a aplicação inadequada da insulina. Na sequência, os sintomas dão as caras:
- sudorese;
- batimentos cardíacos acelerados;
- tontura;
- confusão mental;
- fome intensa;
- alterações visuais;
- tremores.
Quedas pontuais são revertidas com doses de açúcar ingeridas conforme orientação médica. No entanto, no longo prazo, episódios repetidos aumentam a chance de acidentes, diminuem a capacidade cognitiva e rebaixam a sensibilidade do organismo à glicemia.
Com isso, os sinais passam a vir à tona em níveis glicêmicos cada vez mais baixos, oferecendo risco à integridade física.
Por fim, a chamada cetoacidose diabética é outro agravo que deve estar sempre no radar de quem tem diabetes mellitus tipo 1. Ela aparece na falta do hormônio pancreático, fazendo com que o corpo não consiga aproveitar a energia da glicose e acabe recorrendo à gordura. Isso libera substâncias que deixam o sangue ácido, representando uma emergência médica.
Fontes:










[…] duas formas principais da condição: tipo 1 e tipo 2. A primeira é caracterizada pela incapacidade do organismo de produzir insulina, exigindo […]
Hello everyone, it’s my first go to see at this web site, and article is really fruitful designed for me,
keep up posting these types of posts.
[…] 2 a 8 anos com obesidade, diabetes ou histórico em parentes de colesterol elevado ou doença […]
This is a topic close to my heart cheers, where are your contact details though?
https://www.droversointeru.com